Face à une fraude à la fois plus organisée, plus rapide et plus sophistiquée, l’Assurance Maladie annonce avoir engagé une transformation profonde de ses méthodes. L’objectif n’est plus seulement de détecter et sanctionner, mais d’empêcher en amont l’apparition même des fraudes, en sécurisant l’ensemble du système de santé.
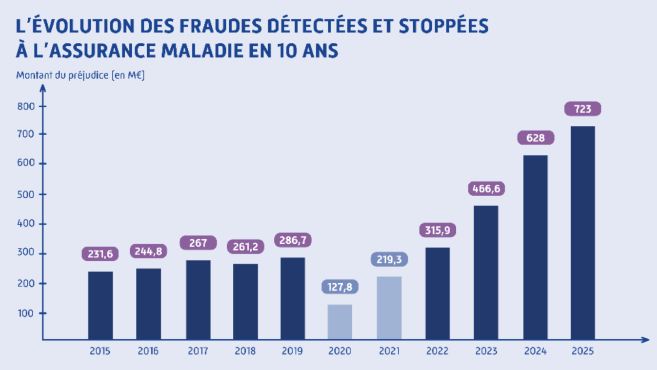
Rappelons qu'en 2025, l'Assurance maladie a détecté et stoppé 723 millions d'euros de fraudes, contre 628 millions en 2024. Pour autant, la Cour des Comptes estime que l'ensemble des fraudes à l'Assurance maladie dépasse les 4 milliards d'euros.
Une stratégie centrée sur la prévention
La priorité affichée pour 2026 repose sur une approche proactive. Il s’agit d’anticiper les risques et de rendre les fraudes impossibles ou non rentables. Cette évolution marque un changement de paradigme : plutôt que d’intervenir après coup, les dispositifs visent désormais à « verrouiller » le système dès l’origine.
Ordonnance numérique, tiers-payant et carte vitale
- Parmi les leviers majeurs figure l’ordonnance numérique. Ce dispositif sécurise la prescription médicale en la rendant traçable et infalsifiable grâce à un identifiant unique et un QR code. En limitant les faux documents et en fiabilisant la chaîne de délivrance des médicaments, il réduit considérablement les possibilités de fraude.
- Autre mesure structurante : le conditionnement du tiers-payant à l’usage de la carte Vitale. Cette règle permet de vérifier la présence effective du patient lors des soins et d’éviter les facturations fictives. Les premiers résultats, notamment dans le secteur des aides auditives et des médicaments coûteux, montrent une nette amélioration de la sécurisation des remboursements.
Les assurés au cœur du dispositif
L’Assurance Maladie mise également sur la vigilance des assurés. Via le compte ameli, chacun peut signaler des anomalies dans ses remboursements. Dès mi-2026, cette démarche sera encore simplifiée avec un signalement en un clic.
Ce rôle actif des assurés produit déjà des résultats concrets : plusieurs milliers de signalements ont permis d’éviter des fraudes significatives. En parallèle, des notifications automatiques informent les assurés des paiements effectués en leur nom, renforçant ainsi la transparence et la détection précoce.
Un arsenal législatif renforcé
Le projet de loi de lutte contre les fraudes sociales et fiscales, adopté en première lecture le 7 avril 2026, constitue un pilier central de cette stratégie. Il renforce les sanctions, mais surtout les capacités d’action en amont, avec davantage de contrôles avant paiement en cas de suspicion.
Ce texte introduit surtout le développement des échanges de données entre l’Assurance Maladie et les complémentaires santé. Encadrés par la Cnil, ces échanges sont supposés permettre une détection plus rapide des anomalies, notamment dans des secteurs comme l’optique ou le dentaire. Un objectif déjà beaucoup commenté sur Acuité.
Par ailleurs, le projet de loi facilite l’accès à certaines bases de données publiques, notamment celles de la Direction générale des finances publiques. Ces croisements d’informations doivent faciliter l'identification des incohérences entre revenus déclarés et niveau de vie, ou encore les situations de fraude impliquant des résidents à l’étranger.
Des moyens d’enquête modernisés
Les pôles interrégionaux d’enquêteurs judiciaires (PIEJ), créés en 2025, disposent de pouvoirs de police judiciaire et travaillent en coordination étroite avec les forces de l’ordre, notamment l’OCLTI (Office central de lutte contre le travail illégal). La fraude à l’Assurance Maladie s’inscrit souvent dans des montages complexes dépassant le seul champ de la santé.
Parallèlement, des outils technologiques, incluant l’intelligence artificielle, permettent d’analyser massivement les données pour détecter des schémas suspects. Ces outils identifient par exemple des incohérences entre prescriptions et facturations ou des pratiques atypiques.


![[Vidéo] La vision d'EssilorLuxottica place l'opticien au coeur des transformations de la filière optique](https://www.acuite.fr/sites/acuite.fr/files/styles/home_slider_video/public/articles/chrystel_barranger_switch_essilorluxottica_opticien_2026_transformation_filiere_optique_lunetterie_ia_interview.png?itok=lTn2X84K)
