Cette année encore, sur ce champ des fraudes à l'Assurance maladie, une partie des montants (723 millions d'euros détectés et stoppées en 2025) les plus significatifs provient d’acteurs qui ne sont pas issus du monde de la santé et qui exploitent le système de santé à des fins financières, avec des stratégies de fraudes délibérées et systématisées à grande échelle.
Autrement dit, des bandes organisées qui profitent des failles du système. Si l'optique n'entre pas dans cette liste, c'est avant tout parce que la filière dépend surtout de la prise en charge des Ocam - la fraude en optique est évaluée à 162 millions d'euros.
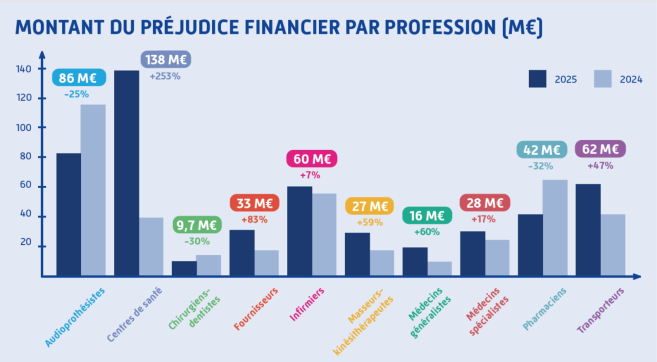
Ci-dessous, un focus sur l'audiologie et les centres de santé.
Palmarès 2025
Cliquez pour agrandir
Audioprothésistes
- Les résultats de fraudes détectées et stoppées en 2025, de 86 M€, enregistrent une baisse de 25 %, reflétant l’aboutissement de nombreux contrôles lancés en 2024 et l’impact des mesures de sécurisation des facturations mises en place.
Depuis le 1er janvier 2025, la facturation avec la carte Vitale est obligatoire pour les audioprothésistes pour permettre la pratique du tiers payant et éviter à l’assuré toute avance de frais. L’entrée en vigueur de cette nouvelle obligation a ainsi permis d’enrayer les fraudes massives constatées en 2024, avec facturation d’audioprothèses non délivrées aux patients.
- Parallèlement, l’Assurance Maladie contrôle systématiquement les demandes de conventionnements pour détecter d’éventuelles entreprises sans activité réelle. Ces vérifications comprennent des enquêtes administratives approfondies en amont ainsi que des contrôles physiques sur site. En 2025, ce sont près de 30 sociétés qui se sont vues refuser le conventionnement, un chiffre en baisse par rapport à 2024, signe de l’effet dissuasif des actions de l’Assurance Maladie. Les autres fraudes les plus fréquemment constatées sont la présentation de documents falsifiés, l’absence de personnel diplômé obligatoire ou la facturation au nom d’audioprothésistes non présents dans ces centres.
Dans leur globalité, les actions renforcées de contrôle en amont des paiements ont permis de stopper plus
de trois quarts des fraudes avant qu’elles ne se réalisent.
Centres de santé
En 2025, les fraudes détectées et stoppées dans ce secteur atteignent 138 M€, en nette progression. Dans ce montant, la moitié du préjudice (68,9 M€) a toutefois pu être stoppé avant paiement.
23 centres de santé ont été déconventionnés en 2025, après 30 en 2024, et 21 en 2023.
Pour autant, l’expérience montre que la lutte contre les fraudes appelle à une vigilance et une adaptation constantes de ses méthodes. Ainsi, les interpellations réalisées fin mars dans une affaire de fraude d’ampleur à l’Assurance Maladie mettent en exergue les nouveaux modes opératoires déployés par des réseaux criminels avec des montages frauduleux qui reposent désormais sur des facturations massives et très rapides d’actes non réalisés. Ces schémas, souvent portés par des réseaux structurés, peuvent ainsi générer des préjudices importants en un temps très court.
Focus : nouvelles fraudes en réseau dans les centres de santé
En mars 2025, l’Assurance Maladie détecte des niveaux de facturation anormalement élevés et simultanés dans plusieurs centres de santé dentaires.
Des signalements de salariés viennent rapidement confirmer les soupçons. Les investigations révèlent un schéma de fraude inédit, à la fois rapide, structuré et particulièrement efficace.
- Le principe : des centres de santé en difficulté financière sont rachetés puis exploités sur quelques mois pour facturer massivement des soins fictifs, notamment des actes dentaires comme des prothèses. Les fraudeurs utilisent les outils administratifs existants et s’appuient sur le tiers payant pour obtenir des remboursements rapides. Les facturations concernent souvent des patients éloignés géographiquement, qui n’ont en réalité jamais été soignés.
Face à cette fraude d’ampleur nationale, une task-force est mobilisée afin de contrôler les factures avant paiement. Au total, 56 M€ de préjudice sont identifiés et une plainte est déposée en novembre 2025 contre 10 centres, tous fermés depuis. En parallèle, plus de 16 M€ de fraudes ont pu être bloqués en amont.
L’interpellation des auteurs présumés le 23 mars 2025 illustre l’efficacité de la coopération entre Assurance Maladie, enquêteurs et justice, face à des fraudes de plus en plus industrialisées.


![[Vidéo] La vision d'EssilorLuxottica place l'opticien au coeur des transformations de la filière optique](https://www.acuite.fr/sites/acuite.fr/files/styles/home_slider_video/public/articles/chrystel_barranger_switch_essilorluxottica_opticien_2026_transformation_filiere_optique_lunetterie_ia_interview.png?itok=lTn2X84K)
